别小看了“累”的警告,那是身体在呼救!
发布时间:2024-04-03 来自:本站
发布时间:2024-03-22 本文来源: 新华医院
现代生活节奏加快,睡眠问题备受关注。3月21日,“世界睡眠日”当天,成都新华医院神经内科刘国勤主任为受睡眠问题困扰的人们带来了一场主题为“甜蜜睡眠,幸福人生”的公益讲座,解读睡眠奥秘。
讲座中,刘主任简明扼要地阐述了睡眠对身心健康的重要性,深入剖析了现代都市中普遍的失眠现象及其影响。他还系统介绍了多元化的失眠治疗方法,此次讲座受到广泛欢迎和积极反馈,大家表示深刻认识到了睡眠的重要性,并学到了实用的改善睡眠方法。


想要了解刘主任公益讲座更多干货内容?
现在就进入成都新华医院“睡眠科普时间”吧!
【睡眠科普时间】
(一)睡眠是人的基本需求
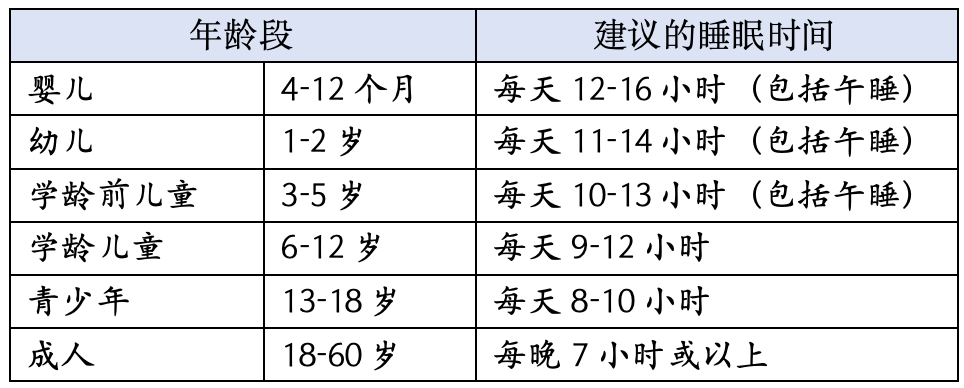
我们对睡眠的需求
不同年龄的睡眠需求如下:
睡眠不足的影响
(1)可能增加心脏疾病的患病风险:
睡眠不足可能会导致人交感神经兴奋性增高,可能增加心脏疾病的患病风险。对于本身存在高血压、糖尿病、心脏病等人群来说,长期睡眠不足会增加并发症的发生几率,同时危害身体健康。
(2)不利于生长发育:
长期睡眠不足会影响生长素的分泌,从而不利于儿童和青少年的骨骼、肌肉、脏器的发育。
(3)影响正常生活:
睡眠不足时还可能会导致人学习能力下降、体重增加、情绪低落、脾气暴躁、性欲降低等。
睡眠分期
觉醒:也就是你现在的状态;
REM:快动眼睡眠做梦,肌松弛;
浅:肌肉偶尔抽搐;
中:体温轻度下降;
深:睡眠加深;
极深:呼吸减慢,肌肉松弛,组织生长和修复,精力恢复,激素释放。
(若在第3-4期被唤醒会诱发“睡眠麻痹”,表现为灵敏度下降,头昏眼花,仿佛醉酒一样。)
某个基因可使人每天只需睡6h也能保持精力充沛,然而很遗憾,人群中只有3%的人有这个基因!
什么是完美睡眠?
最佳睡眠时间:
22:00-08:00
最佳睡眠环境:
安静黑暗温暖舒适的睡眠环境,舒适的睡眠姿势,每日按时起床(可设定闹钟)。
(二)让我们谈谈失眠
失眠的定义
失眠通常是指患者对睡眠时间和(或)质量不满足并影响白天社会功能的一种主观体验。——中国医学会神经病学会睡眠障碍学组
失眠的表现
(1)入睡困难:入睡时间超过30mins;
(2)睡眠维持障碍:整夜觉醒次数≧2次或凌晨早醒;
(3)睡眠质量下降:睡眠浅、多梦;
(4)睡眠时间减少:通常少于6h;
(5)日常功能障碍:次晨感到头昏、精神不振、嗜睡、乏力等。
失眠的分类
失眠的分类有哪些?可按照病程、病因划分:
(1)根据病程分类:急性、亚急性、慢性失眠
急性失眠:病程<1个月;
亚急性失眠:病程≥1个月且<6个月;
慢性失眠:病程≥6个月。
(2)根据病因分类:
原发性、继发性失眠
原发性失眠:心理生理性失眠、特发性失眠、主观性失眠
继发性失眠:
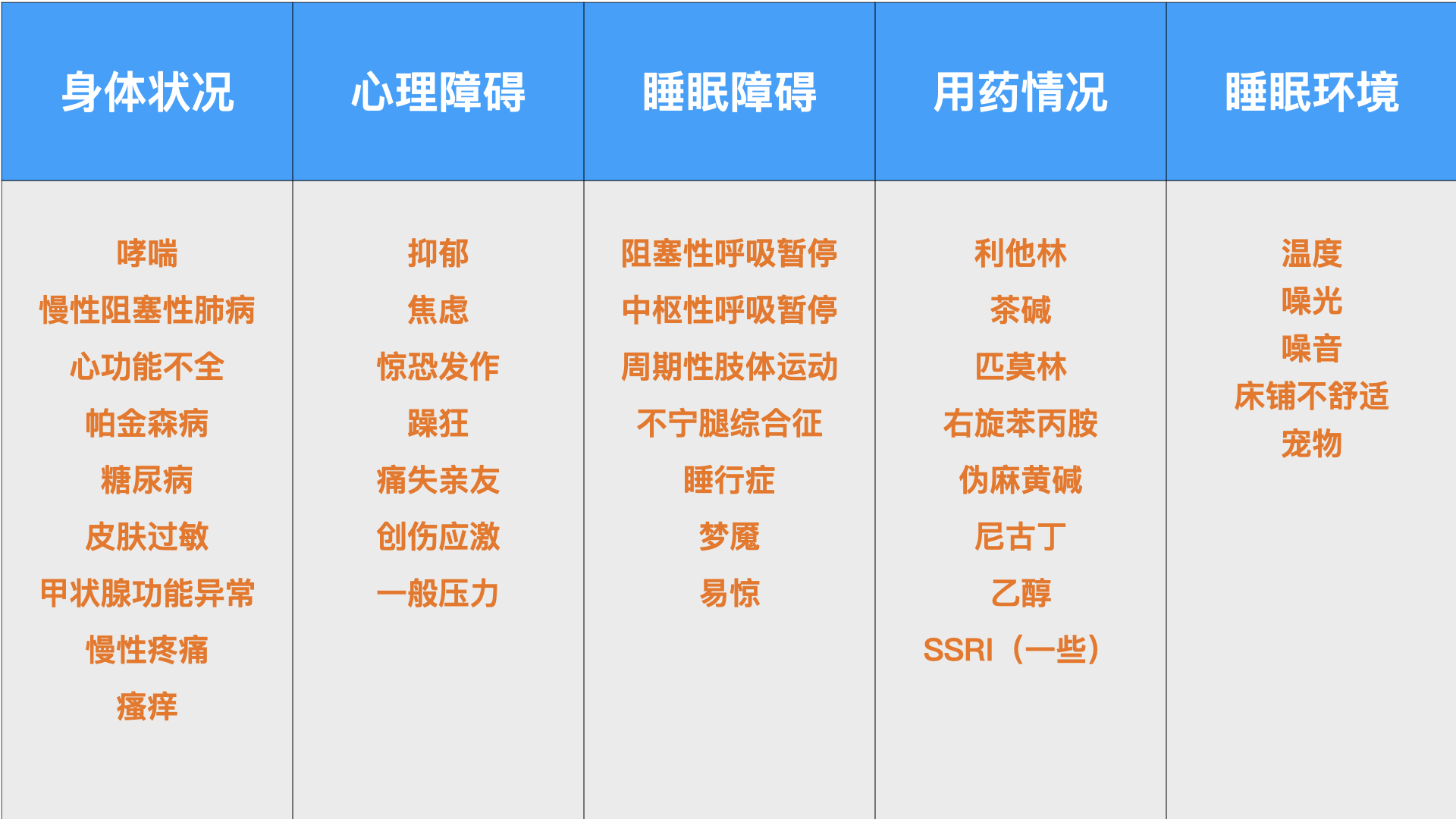
失眠的发病因素
(1)昼夜节奏紊乱:卧床早、起床迟、生物节律改变;
(2)觉醒阈值降低:认知性原因、中枢性原因、生理性原因;
(3)内稳态失衡:卧床时间延长、深睡眠减少、日间困倦疲乏、运动减少。
如您正经历失眠困扰,建议您咨询专业医疗机构。成都新华医院神经内科专家团队对失眠、睡眠障碍等神经系统疾病具有丰富诊治经验。
(三)失眠的治疗
失眠的诊断标准
(1)疲劳或全身不适;
(2)注意力、注意维持能力或记忆力减退;
(3)学习、工作和(或)社交能力下降;
(4)情绪波动或易激惹;
(5)日间思睡;
(6)兴趣、精力减退;
(7)工作或驾驶过程中错误倾向增加;
(8)紧张、头痛、头晕,或与睡眠缺失有关的其他躯体症状;
(9)对睡眠过度关注。
治疗的总体目标
(1)改善睡眠质量和/或增加有效睡眠时间;
(2)恢复社会功能,提高患者的生活质量;
(3)减少或消除与失眠相关的躯体疾病或与躯体疾病共病的风险;
(4)避免药物干预带来的负面效应。
失眠的治疗策略
药物治疗、睡眠卫生教育、物理治疗、心理治疗
失眠的干预措施
• 急性失眠患者宜早期应用药物治疗;
• 对于亚急性或慢性失眠患者,无论是原发还是继发,在应用药物治疗的同时应当辅助以心理行为治疗(CBT-I );
• 传统中医学治疗失眠中医药在疾病治疗上讲究辨证施治和个性化治疗,并且能够从心肝脾肺肾等多方面调理,从系统和整体的角度治疗失眠症;
• 强调睡眠健康教育的重要性。
失眠的非药物治疗
(1)睡眠卫生教育:
• 纠正形成不良睡眠习惯的原因,建立良好的睡眠习惯;
• 睡前几小时避免使用兴奋性物质(咖啡、浓茶、吸烟等);
• 睡前不要饮酒,酒精可干扰睡眠;
• 规律的体育锻炼,但睡前应避免剧烈运动;
• 睡前不要大吃大喝或进食不易消化的食物;
• 睡前至少1小时内不做容易引起兴奋的脑力劳动或观看容易引起兴奋的书籍和影视节目;
• 卧室环境应安静、舒适、光线及温度适宜保持规律的作息时间。
(2)松弛疗法:
• 渐进性肌肉放松;
• 指导性想象;
• 腹式呼吸训练。
(3)刺激控制疗法:
• 只有在有睡意时才上床;
• 如果卧床20分钟不能入睡,应起床离开卧室,可从事一些简单活动,等有睡意时再返回卧室睡觉;
• 不要在床上做与睡眠无关的活动,如进食、看电视、听收音机及思考复杂问题等;
• 不管前晚睡眠时间有多长,保持规律的起床时间;
• 日间避免小睡。
(4)睡眠限制疗法:
• 减少卧床时间以使其和实际睡眠时间相符,并且只有在一周的睡眠效率超过85%的情况下才可增加15-20分钟的卧床时间;
• 当睡眠效率低于80%时则减少15-20分钟的卧床时间,睡眠效率在80-85%之间则保持卧床时间不变;
• 避免日间小睡,并且保持起床时间规律。
(5)认知疗法:
• 改变患者对失眠的认知偏差,改变患者对于睡眠问题的非理性信念和态度;
• 认知疗法的基本内容;
• 保持合理的睡眠期望;
• 不要把所有的问题都归咎于失眠;
• 保持自然入睡,避免过度主观的入睡意图;
• 不要过分关注睡眠;
• 不要因为一晚没睡好就产生挫败感;
• 培养对失眠影响的耐受性。